Les différents diagnostics
Qu’est ce que c’est ?
Une maladie qui altère lentement les cellules du cerveau, les neurones, jusqu’à entrainer leur disparition dans différentes régions du cerveau, ce qu’on appelle la dégénérescence. Cette dégénérescence est due à des dépôts de protéines anormales, fabriquées par le cerveau, qui sont toxiques. Les signes de la maladie dépendent de la localisation des lésions, ex: troubles de la mémoire si atteinte de l’hippocampe.
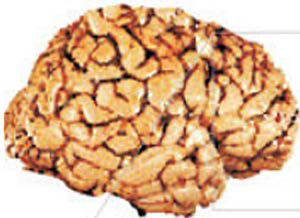
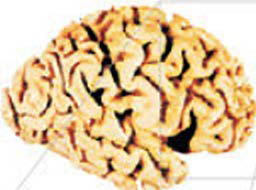
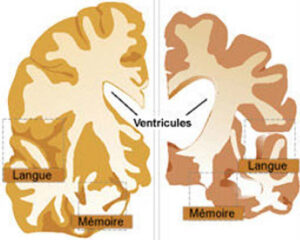
Transformation du cerveau en cas de maladie Alzheimer :
A gauche un cerveau sain, à droite un cerveau atteint par la maladie Alzheimer
Epidémiologie
800 000 malades en France
Facteurs de risque connus
- L’avance en âge
- l’hypertension artérielle
- L ‘hypercholestérolémie
- Rarement lorsque la maladie commence très jeune, un problème génétique
Les fausses croyances
- ce n’est pas un vieillissement normal, c’est une maladie
- ce n’est pas psychologique, ce ne peut pas être du à un choc affectif, mais c’est une maladie neurologique, les cellules cérébrales sont malades, ce n’est pas de la folie
- ne pas croire qu’il ny a rien à faire
Les symptômes
- Les oublis, même lorsque l’on donne un indice
- Les mots qui manquent
- L’orientation dans le temps (trouver la date, l’heure .. .) et dans les lieux, est moins facile
L’utilisation d’objets peut être plus compliquée (télécommande, téléphone … .) - La planification, la gestion des papiers, la prise des médicaments, l’organisation de sorties, la préparation de repas…peuvent poser soucis
- Moins d’envie de faire, de sortir, plus vite anxieux
- Parfois une petite perte de poids
Qu’est ce qu’on peut faire
Consulter dès qu’on s’en aperçoit
pour préciser le diagnostic, tout trouble de mémoire n’est pas une maladie d’Alzheimer et le traitement est propre à chaque maladie. Dans la maladie d’Alzheimer, plus on traite tôt plus on a des chances de gagner du temps de stabilité de l’autonomie
Il n ‘y a pas que les médicaments, la rééducation est importante comme avec : une orthophoniste une équipe de revalidation au domicile (ESAD). Savoir que l’on a cette maladie, c’est éviter tout ce qui est néfaste, pouvoir prendre des précautions comme pour une anesthésie. Discuter avec son médecin des dangers de la conduite automobile.
C’est aussi réfléchir au choix de sa personne de confiance pour plus tard
Qu’est ce qui est déconseillé de faire
- De penser que c’est l’âge et qu’il ny rien à faire
- Prendre certains médicaments ayant un effet anticholinergique ou des neuroleptiques ou abuser de l’alcool
Qu’est ce que c’est ?
Une réduction des capacités cérébrales en lien avec un problème des artères du cerveau.
Epidémiologie
15 à 30% des troubles de mémoire neurologiques
Facteurs de risque connus
- Hypertension artérielle très souvent
- Hypercholestérolémie
- Diabète
- Obésité
- Tabagisme
Les fausses croyances
Ne pas croire que cela ne peut pas être vasculaire car on n’a pas été paralysé d’une jambe, d’un bras, ou perdu la capacité de parler … En raison de la.fréquence des signes dépressifs dans les troubles cognitifs vasculaires, ces malades sont souvent considérés seulement comme des malades dépressifs. Ne pas croire que c’est une maladie d’Alzheimer à cause des troubles de la mémoire.
Les symptômes
- Troubles de mémoire, du langage, (cherche ses mots ou utilise des mauvais mots), troubles de concentration, du raisonnement, désorientation dans le temps, l’espace
- Troubles de l’humeur, plus triste, émotif, anxieux, irritable, sautes d’humeur et baisse des initiatives
- Réduction de l’équilibre
- Troubles mictionnels
- Troubles visuels
Qu’est ce qu’on peut faire
S’assurer du diagnostic, en plus de la consultation mémoire l’IRM est un examen important pour confirmer le diagnostic et définir le type. Déterminer les causes (hypertension, cholestérol, diabète . .) et les traiter pour éviter qu’il y ait de nouvelles lésions cérébrales. Essayer la rééducation surtout avec l’orthophoniste, mais aussi avec le kinésithérapeute si troubles de l’équilibre. Proposer des traitements adaptés pour les troubles de l’humeur
Qu’est ce qu’il est dangereux de faire
- Culpabiliser le malade
- Négliger les facteurs de risque vasculaires, hypertension, diabète …
- Ne pas être vigilant par rapport à la consommation de l’alcool qui peut ne plus être bien toléré par le malade
- Ne pas être vigilant par rapport aux changements de capacités de conduite automobile
Qu’est ce que c’est ?
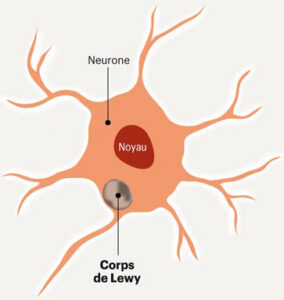
Une dégénérescence de certains neurones du cerveau par des dépôts anormaux appelés« corps de Lewy», d’une protéine l’alphasynucléine. « Lewy» est le nom du scientifique qui a découvert ces dépôts anormaux sous le microscope au début du XXe siècle. Ces corps de Lewy sont aussi retrouvés dans la maladie de Parkinson, ces 2 maladies sont proches.
Epidémiologie
8 à 10% des malades ayant un trouble neurocognitif consultant en centre mémoire. Ce n’est pas une maladie rare
Facteurs de risque connus
pas de facteur de risque identifié en 2016
Les fausses croyances
- Cette maladie est souvent prise pour un problème de dépression
- Le malade n’est pas toujours cru car ses troubles sont très fluctuants
Les symptômes
- Troubles de concentration, de mémoire
- Fatigue
- Fluctuation d’un moment à un autre des capacités
- Ralentissement psychique comme physique
- Difficultés spatiales, orientation, évaluation des distances
- Troubles du sommeil et trouble de vigilance dans la journée
- Tristesse d’autant que le malade a souvent conscience de ses troubles Troubles de perception, hallucinations
- Vertiges, syncopes inexpliquées, chûtes
- Signes parkinsoniens, marche à petits pas, amimie, hypophonie, tremblements
Qu’est ce qu’on peut faire
- Bénéficier des traitements existants qui sont souvent utilisés dans la maladie de Parkinson
- Corriger les baisses de tension artérielle Se rééduquer avec une orthophoniste pour la concentration, la mémoire
- Faire appel à des équipes de revalidation à domicile (ESAD)
- Se faire aider de séances de kiné lors de troubles de la marche, de
- l’équilibre ou de rigidité des membres
- Respecter son besoin de repos quand il se fait sentir
- Respecter son besoin de repos quand il se fait sentir
Qu’est ce qui est dangereux de faire
- Prendre des médicaments neuroleptiques ou anticholinergiques sans avoir pesé les avantages et les inconvénients qui peuvent être sérieux et sans avoir réduit de façon importante les dosages
- Ne pas faire attention à la prise d’alcool car parfois même à de petites doses, c’est mal toléré.
- Ne pas respecter ses moments de besoin de repos, risque de malaise ou de chute par exemple.
Synthèse des groupes de paroles Florence LEBERT et Laurence LAURIER-GRYMONPREZ
Qu’est ce que c’est ?
Un groupe de maladies donnant une dégénérescence des neurones du cerveau des régions frontales et temporales (derrière le front et les tempes)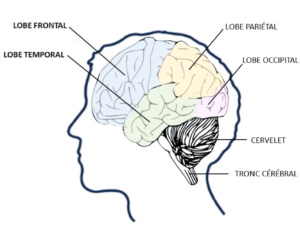
Epidémiologie
Maladie rare, estimée à 8000 malades en France
Facteurs de risque connus
Une sensibilité génétique reconnue dans 30% des cas en 2016
Les fausse croyances
Souvent confondue avec une maladie psychiatrique (dépression, trouble du caractère .. .) ou un problème de couple.
Les symptômes
- Absence de conscience d’être malade
- Troubles du contrôle sur soi même (excès alimentaires, en alcool, en tabac, enjeux, perte de la prudence, de la retenue, des règles d’éducation, excès de déambulation. . .)
- Apathie, absence de goût, d’envie de faire
- Indifférence affective
- Persévérations, idées fixes
- Négligence physique
- Troubles de concentration et de mémoire
- Difficultés pour trouver le bon mot
- Parfois difficultés pour comprendre et reconnaître des visages connus
- Parfois difficultés pour la déglutition
Qu’est-ce qu’on peut faire
- Faire le bilan avec des examens radiologiques pour confirmer le diagnostic et définir le mieux possible le sous type de la maladie
- Choisir les traitements adaptés lorsque les difficultés de comportement sont difficiles à vivre ou source de dangers Importance de protéger le malade car peut être en danger d’autant que le malade n’en a pas conscience (non respect du code de la route, alcoolisation, boulimie pouvant se compliquer de diabète, propos peu courtois étant source de conflits .. .)
- Proposer de travailler la concentration, la mémoire, le langage avec une orthophoniste
Faire appel à des équipes de revalidation au domicile (ESAD)
Qu’est-ce qu’il est inadapté de faire
- Reprocher au malade son comportement
- Lui expliquer qu’il fait souffrir ses proches, lui expliquer pour espérer qu’il change son comportement
Dépistage des troubles fronto-temporaux
Echelle EDF de Lebert et Pasquier
1-Troubles du contrôle de soi comparativement au comportement antérieur de la personne
Changement des goûts alimentaires
préférence nouvelle pour les sucreries o attirance pour des aliments spécifiques o augmentation de la ration alimentaire ou porte des objets non alimentaires à la bouche abus ou attirance inhabituelle pour les boissons alcoolisées ou abus ou attirance inhabituelle pour des médicaments ou des toxiques, drogues
Désinhibition
- Fait des remarques sans tenir compte des règles sociales, perte du tact o non respect des règles en voiture o recherche de contacts sociaux inhabituels (parle avec n’importe qui, ou des personnes en particulier, enfants, … ) dépenses excessives o perte de la décence o parle sans retenu de sujets de sexualité, ou fait des avances
Perte de la patience, irritabilité
Instabilité psychomotrice (hyperactivité physique à toute heure, incapacité à rester en place, se lève sans cesse du fauteuil, veut toujours sortir de la maison, a du mal à rester au lit
2-Négligence physique ou domestique par rapport aux habitudes antérieures
- Réduction des habitudes de toilettes, négligence de l’hygiène personnelle
- Négligence de l’harmonie des vêtements, de leur entretien (boutons, ourlets, .. ), indifférence aux tâches
- Réduction de l’entretien des cheveux ou des ongles
- Négligence du domicile
3- Troubles affectifs, émotionnels au long cours comparativement à l’état antérieure
- Réduction de l’expressivité du visage
- Indifférence, manque d’empathie (indifférence surtout vis à vis des membres de famille, impression de devenir égoïste)
- Euphorie (gaîté inhabituellement fréquente et pas toujours adaptée)
- Anxiété au long cours excessive
4- Apathie et comportement persévérants comparativement au comportements antérieurs
- Apathie, pertes d’initiatives, nécessité d’être stimulé pour initier quelque chose, avec parfois somnolence ou immobilisme lors de manque de stimulation
- Perte d’intérêt social (information, événements publics, relations … ), préférence pour le domicile et la solitude
- Idées fixes : sur l’argent avec tendance à l’avarice, ou sur l’heure des repas, ou sur un type d’aliments, ou sur le tabac, ou sur les enfants, ou sur les animaux, sur la religion ou les théories politiques, o difficultés à changer d’opinion o plaintes physiques répétées
- Comportements stéréotypés, tics, rites, ex: o extinction sans cesse des lumières, déplacement sans cesse aux toilettes, frappe dans ses mains, manipule ses boutons d’habits, tire ses cheveux, utilise abondamment des cosmétiques (parfums, rouge à lèvre … ) fait constamment des jeux (mots mêlés, question pour un champion … ), collectionnisme, achats par correspondance répétés
Repérez la douleur
Lors de dégénérescence frontotemporale (DFT)
Les malades ont une réduction de leur capacité de parler
Ils peuvent avoir oublié qu’ils ont eu mal
Leur visage devient inexpressif
Ils ne voient pas l’intérêt d’en parler
Quand penser à la douleur ?
Une opposition à la mobilité:
– Réduction de la marche
– Refus de sortir du lit le matin
– Refus de mettre des vêtements petits en cas de douleurs des épaules …
Des idées fixes ou des tics
– Refus de certains aliments (ex: glace si douleurs dentaires)
– Refus du port des chaussettes en cas de phlebite
– Attitudes de frottement de la région douloureuse, doigt dans la bouche
– Incapacité de s’assoir en cas d’hémorroides …
Une agressivité
– Irritable car inconfortable
Des troubles du sommeil
– Insomnie sans plainte
Une réduction de l’appétit
Les traitements pharmacologiques
Les traitement rééducatifs
Présentation
Plan de lutte contre la maladie d’Alzheimer Dans le cadre du plan national Alzheimer 2008-2012, la Ville de Bailleul et son Centre communal d’action sociale proposent un nouveau service pour améliorer la qualité de vie des personnes en début de la maladie d’Alzheimer ou maladie apparentée, et celle de leur entourage.
Il s’agit de l’ESAD : équipe spécialisée Alzheimer à domicile.

Principe
Il s’agit de réduire l’impact des symptômes de la maladie d’Alzheimer, de réhabiliter vos capacités en les exploitant au maximum, d’aider votre entourage dans votre stimulation quotidienne. C’est un réel travail de prévention personnalisé, accompagné d’un plan d’action destiné à limiter les effets de la maladie dans la vie quotidienne.
Fonctionnement en quelques mots…
Notre service, via l’infirmière coordinatrice, l’ergothérapeute ou le psychomotricien, vous proposera un projet de soins personnalisé et adapté à vos besoins. Ce projet de soins définira les actions que réaliseront les assistantes de soins en gérontologie qui interviendront à votre domicile pendant la durée de votre prise en charge. Elles pourront par exemple, être amenées à mettre en place :
- des activités liées à la communication, l’apprentissage ou réapprentissage de gestes adaptés, activités ludiques, activités d’expression orale ou écrite…
- des activités de réhabilitation sociale (courses, activités de la vie quotidienne ou culturelles, rencontres…).
- des conseils aux aidants (explication des attitudes à privilégier, des activités pouvant les aider, soutien de leur action, utilisation de structures de répit…).
Côut
L’accompagnement (12 à 15 séances d’une heure) prévu par l’ESAD est financé entièrement par la caisse primaire d’assurance maladie des Flandres.
Côut
Vous pourrez bénéficier de ce service sur simple prescription médicale si la maladie d’Alzheimer ou une maladie apparentée, vous a été diagnostiquée.
Cette équipe spécialisée Alzheimer à domicile a vocation à compléter, et non à se substituer au travail et aux missions que pourrait avoir un service d’aide à domicile, un service de soins infirmiers à domicile, ou tout acteur médical qui est amen é à travailler à votre domicile.
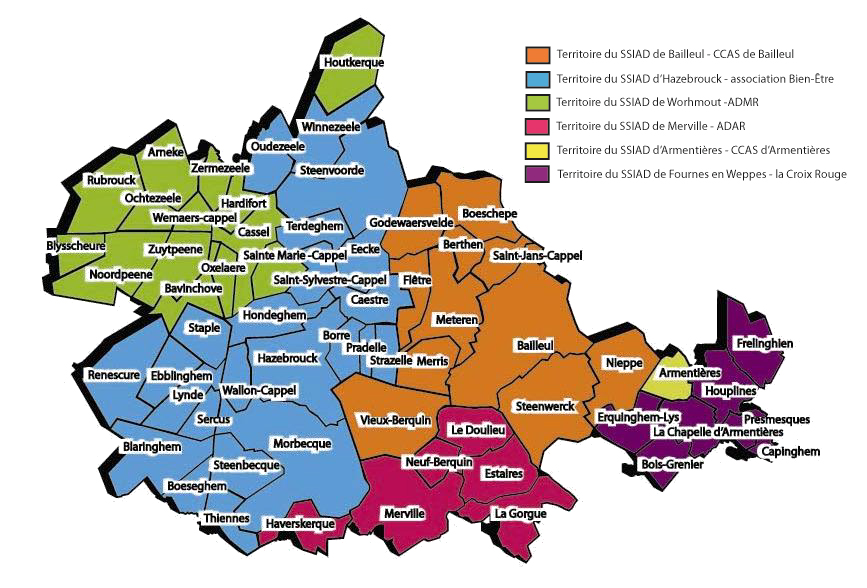
Zone couverte
L’ESAD couvre l’ensemble de la Flandre intérieure
Comment y aller ?
SSIAD de Bailleul Centre communal d’action sociale Maison des vraies richesses et des solidarités
41 rue d’Ypres 59270 Bailleul
Tél : 03 28 49 24 03
Contactez-nous par mail : ssiad@ville-bailleul.fr
Le « pourquoi de l’orthophonie »
L’étymologie du mot « orthophonie » regroupe les termes « ortho » qui signifie « droit, correct » et « phonos », la voix, le son. Pourtant, le travail de l’orthophoniste dans la prise en charge des patients présentant des maladies dégénératives ne se limite pas à une rééducation de la voix. Loin de là…
Le patient est une personne que l’orthophoniste rencontre à un moment donné de sa maladie. Il a un passé, un présent parfois compliqué, et un futur souvent difficile à accepter par lui et par son entourage. La maladie dégénérative dont il souffre est fluctuante et aura un impact sur de nombreuses facettes de sa personne : son langage, sa mémoire, ses capacités de jugement, sa sociabilité, … et peut également entraîner des troubles de déglutition.
Autant de domaines qui nécessiteront une prise en charge orthophonique. Celle-ci n’aura pas pour but une récupération des fonctions dégradées ou perdues, mais bien une stimulation et préservation des capacités toujours efficientes. L’orthophoniste est aussi une personne qui écoute, conseille et guide, en créant une relation de confiance avec le patient, mais également avec son entourage. Ensemble, ils choisissent et mettent en place des moyens de compensation pour pallier aux difficultés du patient. Le but de la prise en charge est essentiellement de permettre au patient et à sa famille de continuer à vivre des moments de partage et d’échange.